COVID-19 и засягането на бъбреците статия предоставена ни от от д-р Виктория Гогошева.
Бих искала да ви разкажа за една интересна презентация на Prof. Jürgen Floege, директор на отделението по Нефрология, Ревматология и Имунология към университетската клиника в Ахен, Германия. За тази цел съм резюмирала сбито няколко публикации, които той представи и съчетала с неговото становище по въпроса.
Въпреки, че дифузното алвеоларно увреждане и острата дихателна недостатъчност са сред основните характеристики на COVID-19, от особен интерес представлява търсенето на други патогенетични механизми и органни засягания, които биха дали светлина в търсенето на други причини за смъртта.
Данни за остро бъбречно уврежаде при COVID-19 Пациенти често са били налице. Затова сочат и различни публикации, в които са описани специфични маркери, насочващи към него.
Към тях спадат завишени нива на серумния креатинин и азот, понижен индекс на гломерулна филтрация, наличие на повишено отделяне на белтък (протеинурия) и червени кръвни телца с урината (хематурия). Част от тези параметри били налице още при постъпването в болница, други биват завишени в хода на болестта.
В рамките на едно проспективно проучване сред 701 COVID-19 Пациенти от Ухан на снимките по-долу:
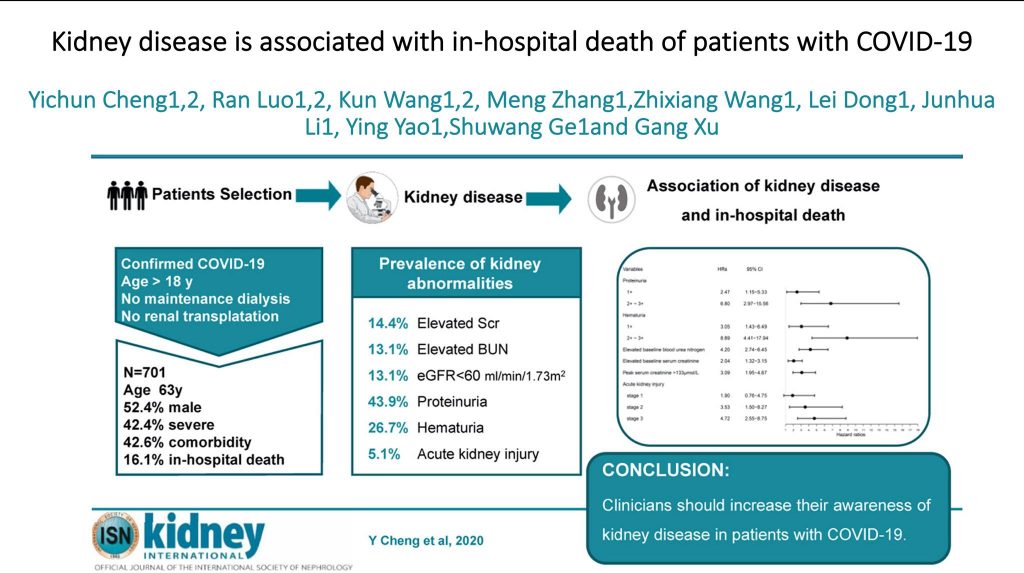
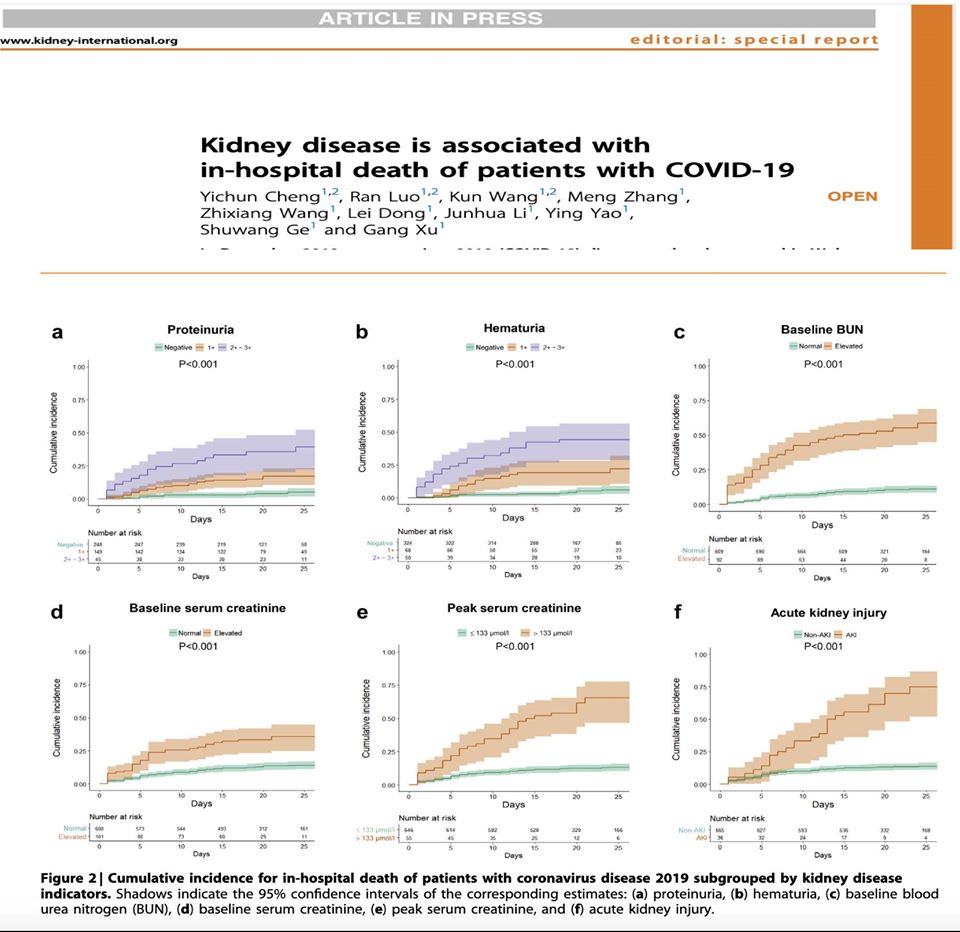
Тези параметри биват документирани и илюстрирани графично, ясно показващи завишението им в хода на болестта и имащи пряко отношение към бъбречното увреждане и изхода на болестта. Освен това, успоредно били установявани и променени параметри на кръвосъсирването, особено сред тези със завишен креатинин. И ако досега съществуваха единствено хипотези за причините довели до бъбречното увреждане, то лекари от Китай излязоха наскоро с първия си доклад за патоанатомични промени при аутопсирани пациенти със SARS-CoV-2 инфекция.

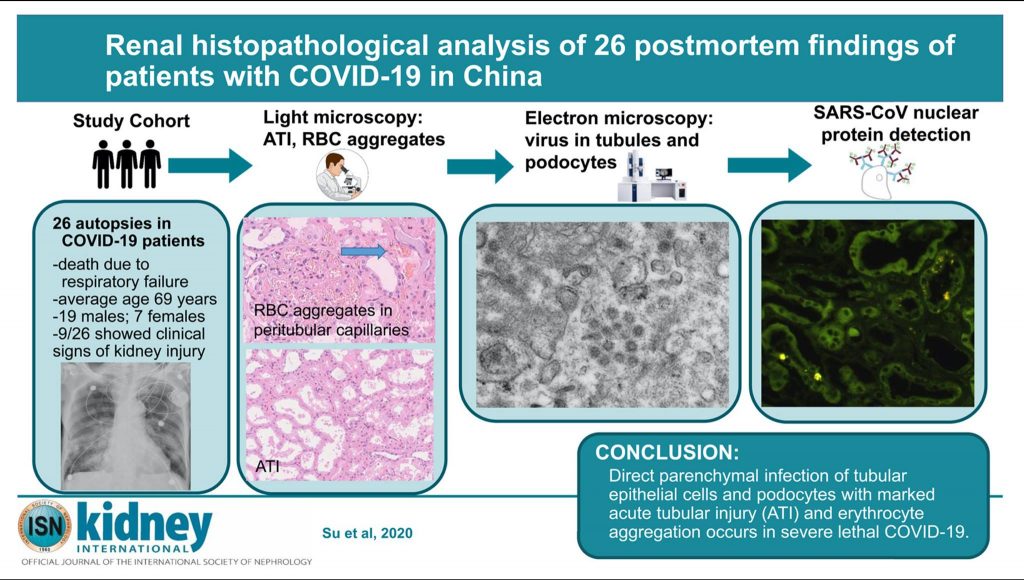
Патоанатомите успяват да докажат наличие на вирусни частици (нуклеокапсиден протеин) в специфични бъбречни клетки (подоцити и проксимални тубулни клетки), които филтрират кръвта и участват в образуването на урина. Тези клетки, биват пряко засегнати, защото притежават АЦЕ2 рецептори върху повърхносттат си, към които вируса се свързва, за да навлезе в тях и започне активно да се размножава. Процес, свързан с последващото им загиване и водещо до нарушена филтрационна функция на бъбрека с повишено пропускане и загуба на по-големи кръвни съставки, като кръвни клетки и белтък (албумин) с урината. Развива се т.н. нефрозен синдром.
Защо тази информация е важна?
Според Prof. Floege, нефрозният синдром стои в основата на повишеното образуване на тромби, което обяснява и високата честота на белодробни тромбемболии сред COVID-19 пациентите, установени след проведени аутопсии. Оказва се, че с урината се губи и белтъкът антитромбин III, който е основен фактор, инхибиращ кръвосъсирването. Кръвосъсирването е един динамичен баланс между фактори, водещи до повишено кръвосъсирване и такива, които противодейстат на този процес. Нарушеното равновесие между тях, което в конкретния случай е свързано с изчерпването на антитомбин III от организма, води до повишена склонност към тромботични процеси.
Нещо повече, оказва се, че подоцитите и проксималните тубулни клетки експресират в най-голяма степен тези АЦЕ2 рецептори, дори повече от тези в белия дроб. Prof. Floege споделя, че около 60-70% от пациентите в интензивното отделение към болницата са имали нужда от заместителна бъбречна терапия, много повече от споменаваните досега литературните данни, между 10-30%. Това той обяснява донякъде и с това, че са един от най-големите центрове за лечение на тежко засегнати COVID-19 пациенти, идващи от Хайнсберг – най-силно засегнатата област в Германия.
Васкулитни промени и отлагане на имунни комплекси в структурите на бъбрека не биват доказани, на базата на хистологични находки и имунохистологично изследване. Вирусът е достигнал до бъбрека по кръвен път.
ПРЕПОРЪКИ за клиничната практика:
Prof. Floege препоръчва при приема на COVID-19 пациенти в болница (дори, когато не става въпрос за интензивно отделение ), да се изследва рутинно съотношението на албумин/креатинин в спонтанната урина. Ако това съотношение е високо, препоръчва да се определи общия белтък или албумин в кръвта и по индивидулана преценка, се започне с профилактична антиокоагулантна терапия или внимателно проследяване.
Актуалните препоръки на дружеството по тромбозни и хемостазни проучвания в Германия могат да бъдат намерени на официалния им сайт: http://gth-online.org. Последните слайдове са превод от там.
Приложение:
Източници:
https://www.sciencedirect.com/science/article/pii/S0085253820303690
https://www.medrxiv.org/content/10.1101/2020.02.08.20021212v2.full.pdf
https://www.kidney-international.org/article/S0085-2538(20)30255-6/fulltext